- 日本内科学会 総合内科専門医

脂質異常症

脂質異常症
脂質異常症とは、血液中の脂質(コレステロールや中性脂肪)の値が基準値から外れた状態を指します。主に「悪玉コレステロール」といわれるLDLコレステロールや血液中の中性脂肪(トリグリセライド)が必要以上に増えたり、あるいは「善玉コレステロール」であるHDLコレステロールが減ったりする状態が該当します。これらの脂質異常はいずれも、動脈硬化の促進と関連します。血液中にLDLコレステロールが増えると、血管の壁に余分なコレステロールがたまり動脈硬化を起こします。中性脂肪(トリグリセライド)も過剰になると、LDLコレステロールが小型化して動脈硬化を起こしやすくなると言われています。一方、HDLコレステロールは、色々な臓器で使いきれずに余ったコレステロールを回収し肝臓に戻す働きがあり、動脈硬化を抑える方向に作用します。つまり、動脈硬化の予防や改善には「悪玉」のLDLコレステロールと中性脂肪を減らし、「善玉」のHDLコレステロールを増やすことが重要になります。
脂質異常症は生活習慣病の中でも頻度が高く、日本人成人の多くに何らかの脂質異常が認められるとされています。特にLDLコレステロールの上昇は加齢とともに増加し、女性では閉経後に上昇しやすいことが知られています。また、食生活の欧米化や運動不足、肥満の増加に伴い、中性脂肪の高値やHDL低値を伴う「複合型」の脂質異常も増えています。これらは単独の異常よりも動脈硬化リスクが高くなることが報告されています。
脂質異常症は、それだけではとくに症状が現れることはありませんが、気がつかないうちに「動脈硬化」を進行させ、心筋梗塞や脳梗塞などの重大な病気の原因となります。高血圧や糖尿病、喫煙と並ぶ代表的な動脈硬化の危険因子であり、早期からの管理が重要とされています。
脂質異常症は一つの原因だけで起こる病気ではなく、生活習慣・体質・他の病気などが複雑に関わっています。
日常の食事内容は脂質に大きく影響し、特に以下のような食事が問題となります。
動物性脂肪に多く含まれる飽和脂肪酸はLDLコレステロールを上昇させることが知られており、糖質やアルコールの摂りすぎは中性脂肪を増やす原因となります。
一方で、食物繊維や魚に含まれるEPA・DHAは脂質改善に有効とされています。
脂質は体を動かすためのエネルギー源として利用されます。運動によってエネルギーが必要になると中性脂肪や脂肪酸が分解されて使用されますが、運動量が少ないと脂質が消費されず血中に脂質が残った状態になります。また、運動不足は脂質を分解する酵素の働きを低下させ血中の中性脂肪増加の原因となります。
肥満になると、血液中の中性脂肪が上昇するだけでなくHDLコレステロールが低下するといわれています。
生まれつきLDLコレステロールが高くなる病気で、若い頃から動脈硬化が進行しやすいという特徴があります。以下のような場合は遺伝性の可能性があり、早期の治療開始が特に重要です。
糖尿病
インスリンの働きが低下するため、中性脂肪やLDLコレステロールの増加やHDLコレステロールの低下を起こします。糖尿病患者様に脂質異常が合併すると動脈硬化のリスクが非常に高くなることが知られています。
甲状腺機能低下症
甲状腺ホルモンは脂質代謝を調整する役割を担っています。甲状腺機能が低下してホルモンが不足すると、LDLコレステロールの上昇をきたします。
腎疾患
脂質異常症は腎機能低下の原因となるといわれており、腎機能が低下することでHDLコレステロールの低下などの「腎性脂質異常症」が生じるため、相互に悪影響を及ぼすと言われています。
肝疾患
肝臓は脂質代謝の司令塔のような働きを担っており、肝疾患により脂質異常が起こりやすくなります。また、脂質異常が脂肪肝などの肝疾患を進行させることもあり、肝臓と脂質は相互に影響しあう関係にあるため、どちらか一方だけではなく総合的に評価・管理することが重要です。
自己免疫性疾患
自己免疫疾患では、慢性的な炎症により脂質のバランスが乱れやすくなり、動脈硬化のリスクが高くなることなどが知られています。血中のコレステロール値がそれほど高くないにもかかわらず、動脈硬化のリスクが高くなるという特徴があります。
一部の薬剤は脂質に影響を与えることがあります。代表的なものとして、ステロイド製剤、利尿薬、β遮断薬、女性ホルモン関連薬(経口避妊薬、ホルモン療法)、抗精神病薬などがあります。
男性では中年以降に中性脂肪が増えやすく、女性では閉経後にLDLコレステロールが上昇しやすくなります。
喫煙は中性脂肪増加やHDLコレステロールの減少などにつながりますが、脂質の問題だけでなく、血管の内皮(内側の壁)を傷つけ、血液を固まりやすくする作用もあるため動脈硬化が進行する原因となります。
脂質異常症の大きな特徴は、ほとんどの場合で自覚症状がないことです。健康診断で偶然指摘されるケースが多く、「元気だから大丈夫」と見過ごされがちですが、長期間放置すると動脈硬化が進み、以下のような病気として初めて症状が現れることがあります。
また、中性脂肪が著しく高い状態が続くと、急性膵炎を引き起こすことがあります。
このような症状やお悩みがある方はご相談ください
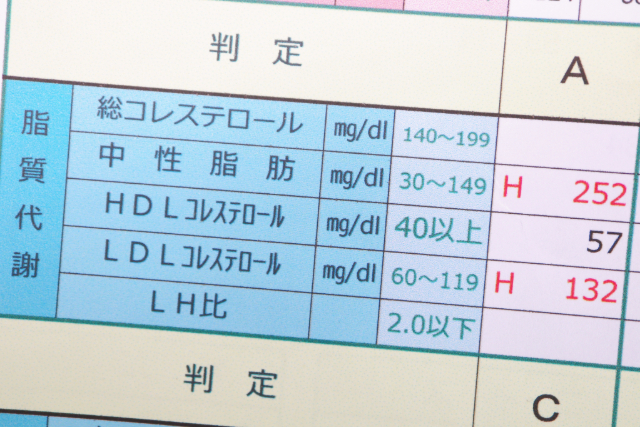
脂質異常症の診断は、血液検査が中心となりますが、リスク因子や全身状態を考慮して総合的に診断を行います。
日本動脈硬化学会が定める脂質異常症の診断基準は以下の通りです。
空腹時採血(10時間以上の絶食状態)が基本ですが、随時採血(空腹時の条件を満たさない場合)でも一定の評価が可能になっています。
| 脂質項目 | 基準値(mg/dL) | 異常値の分類 | |
|---|---|---|---|
| LDLコレステロール | 140以上 | 高LDLコレステロール血症 | |
| HDLコレステロール | 40未満 | 低HDLコレステロール血症 | |
| 中性脂肪(TG) | 150以上(空腹時採血) | 高トリグリセライド血症 | |
| 175以上(随時採血) | |||
これらのうち、1つでも該当する場合に脂質異常症と診断されます。
まずは生活習慣の改善が何よりも重要です。食事・運動療法や生活習慣改善でも十分な改善が得られない場合に薬物療法を行います。
食事療法
LDLコレステロールを上昇させる動物性脂肪(飽和脂肪酸)やコレステロールの多い食事を控え、魚・野菜・食物繊維・不飽和脂肪酸(オリーブオイル、ナッツ類など)を積極的に摂取するようにしましょう。中性脂肪が高い方は糖質の摂り過ぎに注意しましょう。
運動療法
中性脂肪減少・HDLコレステロール増加だけでなく、LDLコレステロールの質を改善する効果もあります。有酸素運動(ウォーキングなど)を週150分以上、少し息が上がる程度の運動強度が目安です。体重減少(特に内臓脂肪の減少)は直接的に中性脂肪の低下につながるだけでなく、インスリン抵抗性の改善にも効果的です。有酸素運動は中性脂肪を5〜10%程度低下させる効果があるという報告があり、レジスタンス運動(筋力トレーニング)をあわせて行うことでHDLコレステロールの増加効果が高まるといわれています。
体重管理
適正体重の維持が重要です。
禁煙
禁煙は直接的に脂質を改善する効果に加えて、動脈硬化のリスクを減らすことができるため将来的な心筋梗塞や脳梗塞の予防にも重要です。
減酒
アルコールは適量(1日のアルコール摂取量:男性20g、女性10g程度)であればHDLコレステロールを上昇させる働きがありますが、摂りすぎると中性脂肪やLDLコレステロールを増加させるため、休肝日を作るなど適量を心がけることが大切です。中性脂肪が特に高い方は急性膵炎のリスクがあるため禁酒が必要となることがあります。
生活習慣の改善で十分な効果が得られない場合や、リスクが高い場合に行います。
患者様のリスクに応じて薬剤を組み合わせることもあります。
脂質異常症は症状がないまま進行しますが、早期に発見して生活習慣を見直すことで進行を防ぐことが期待できます。気になる症状がある場合や健康診断で指摘を受けた際には、放置せず適切な評価と治療を受けることが将来の重大な病気の予防につながります。
当院では、血液検査に加えて超音波検査による動脈硬化や脂肪肝の評価も組み合わせて全身の状態を把握したうえで、患者様一人ひとりのリスクに応じた生活指導や治療方針の提案を行っています。気になることがある方はお気軽にご相談ください。

TOP