- 日本肝臓学会 肝臓専門医

ウイルス性肝炎

ウイルス性肝炎
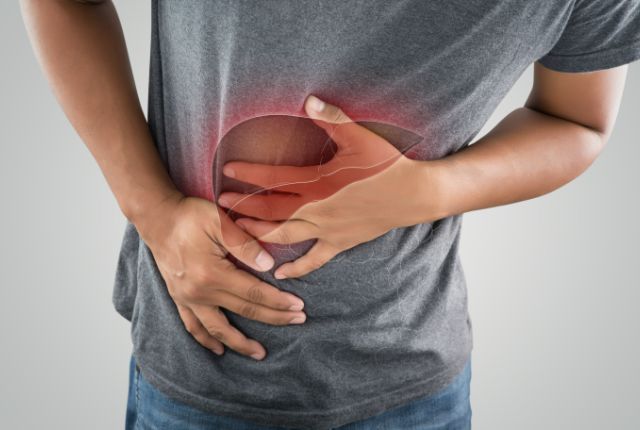
肝臓は、栄養の代謝や解毒など生命維持に欠かせない重要な働きを担っています。ウイルス性肝炎とは、肝炎ウイルスに感染することによって肝臓の細胞が壊れ、肝臓の機能が低下する病気のことです。肝炎ウイルスには主にA型、B型、C型、D型、E型の5種類が存在し、原因となるウイルスによって感染経路や経過、治療法は異なります。日本では特にB型とC型が重要であり、適切な治療を行わずに放置すると、数年から数十年という長い年月をかけて慢性肝炎、肝硬変、そして肝臓がんへと進展するリスクがあります。また、ウイルスの種類や肝臓の状況によっては、現在肝臓の機能に問題がなくても肝臓がんの発生リスクが残っている場合があります。医療の進歩により、ウイルスの増殖を抑える薬や、ウイルスを排除する治療法が確立されており、肝臓の状態悪化や肝臓がんのリスク増加を防ぐことができるようになっています。そのため、早期発見と適切な治療や経過観察を行うことが、将来的な重篤な病気を防ぐために重要となります。
ウイルス性肝炎の原因となるウイルスの感染経路は大きく2つに分けられます。
主にウイルスに汚染された水や食べ物を口にすることで感染します。日本では衛生環境が整備され患者数は減少していますが、加熱不十分な食材(生牡蠣などの二枚貝や豚・イノシシ・シカなどの肉)による感染例が現在も見られます。また、東南アジアやアフリカなど水道整備が不十分な地域への渡航時に感染する事例があります。
ウイルスを含んだ血液や体液が、傷口や粘膜に接触することで感染します。主な要因としては、過去に行われた輸血や血液製剤の使用、注射器の使い回し、不衛生な環境での刺青・タトゥーやピアスの穴あけ、性交渉、そして出産時に母親から子へ感染する母子感染が挙げられます。
牡蠣などの二枚貝の摂取や水道設備が整っていない地域への海外旅行での飲食(汚染された水や生野菜など)により感染します。一過性に急性肝炎を引き起こしますが、慢性化することはなくほとんどが自然治癒します。全年齢での致死率は0.3%程度ですが、50歳を超える方では致死率が1.8~5.4%に上昇するといわれており、高齢者が感染した場合には重症化に注意が必要です。
一度感染して治癒すると免疫ができるため、再感染することは基本的にありません。流行地への海外旅行時にはワクチン接種が推奨されています。
血液や体液を介して感染します。感染経路として、HBVウイルスに感染している母親から出産時に赤ちゃんに感染する母子感染(垂直感染)と、性交渉(成人では最多の原因)や輸血、血液製剤の使用、注射器の使い回し、刺青・タトゥーなどによる感染(水平感染)があります。乳幼児期の感染は慢性化しやすいため、予防的なワクチン接種が行われています。成人になってからの感染は急性肝炎として治癒することが多いものの、10~15%の方が慢性肝炎に移行すると言われています。慢性化しなかった場合でも、B型肝炎ウイルスが体内に残った状態が続くものの肝機能障害がみられない「無症候性キャリア」と呼ばれる状態となることがあります。日本には130万人(約100人に1人)ほどのキャリアがいると推計されており、この状態でも肝がんを発症することがあるため注意が必要です。
主に血液を介して感染します。感染した人の約70%が慢性化すると言われています。自覚症状がないまま進行し、肝硬変や肝臓がんの原因となる割合が最も高いウイルスです。慢性肝炎の方の30~40%が20年ほどの経過で肝硬変に進行し、肝硬変に至ると年に7%の確率で肝がんを発症するといわれています。現在は飲み薬だけでウイルスを90%以上の確率で排除できる治療が普及していますので、早期の診断と治療開始が重要となります。
単独感染はなく、B型肝炎に感染している人にのみ感染します。B型肝炎との併発では肝炎が強くなりやすく、肝硬変や肝がんへの進行が早いことがあります。
豚、猪、鹿などの動物の肉を加熱が不十分な状態や生で摂取することで経口感染します。基本的に急性肝炎を引き起こすものの自然に治癒し慢性化することはありませんが、妊娠中(特に妊娠後期)に感染すると重症化しやすいと言われているほか、高齢者や免疫機能が低下している方(臓器移植後、化学療法中、HIV感染など)の方が感染した場合には慢性化することが知られています。
ウイルス性肝炎には、急激に炎症が起こる「急性肝炎」と、6ヶ月以上にわたって炎症が続く「慢性肝炎」があります。それぞれの病態において、下記のような症状が挙げられます。
慢性肝炎の場合は、こうした自覚症状がほとんど出ないまま進行することが多く気づいた時には病状が悪化しているケースが多いため注意が必要です。
血液検査
肝炎ウイルスに感染しているかどうか(過去の感染も含めて)は、血液検査で判定することができます。
これらの検査に加えて、肝機能(AST、ALT、ビリルビン)や血小板、PTなども併せて確認し、重症度や慢性化の有無を判断します。
肝炎では、血液検査で肝機能障害・炎症の程度やウイルス感染の有無などを把握しますが、超音波検査はそれに加えて 肝臓の形・硬さ・血流・腫瘤の有無などを確認できるのが大きな利点です。身体的負担が少なく繰り返し行えるため、慢性肝炎や肝硬変の患者様の経過観察に適しています。肝がんの早期発見の観点でも、腹部超音波が中心的検査として位置づけられています。
当院では富士フイルム社製の高性能超音波診断装置 ARIETTA 65LE LVを採用しています。通常観察に加えて、肝臓の繊維化を評価する機能(超音波エラストグラフィ:肝硬度測定)や肝臓の脂肪化の程度を推定する機能(iATT:Attenuation Measurement計測)が搭載されており、肝疾患の詳細な評価が可能です。慢性肝炎に脂肪肝が併発していると肝臓の繊維化リスクが高まるため、肝臓の状態に応じた定期的な経過観察が重要です。
※体型や腸管ガスの影響などで深部の観察が難しい場合や超音波で腫瘍を疑う所見が見つかった場合には、CTやMRIなどの追加精査が必要となることがありますので、必要に応じて提携先の総合病院へ紹介させていただきます。
多くは急性肝炎を起こすものの自然に治るため、対症療法が中心となります。安静や十分な水分・栄養の摂取を行い肝臓の負担を減らしつつ回復を待つことになります。まれに重症化することがありますので、血液検査などで経過を確認しながら治療していきます。
B型肝炎はウイルスを体内から完全に消すことは難しく、ウイルスの増殖をおさえて肝臓の炎症を鎮めて肝硬変や肝がんの発生を防ぐことが治療の主な目的になります。
内服薬(核酸アナログ製剤)やインターフェロン療法が主な治療法であり、肝臓の炎症や繊維化の程度、ウイルス量などをふまえて治療法を選択します。
C型肝炎は、以前は治療が難しい疾患とされていましたが、現在は内服薬により高い確率で治癒が期待できるようになっています。治療後にウイルスが消えた状態になると、肝硬変や肝がんのリスクを大きく減らすことができます。
HBVとの重複感染となりますので、B型肝炎の状態も含めて治療方針を決定します。
過去にB型肝炎にかかったことがある方は、抗原検査が陰性であっても抗がん剤や免疫抑制剤・生物学的製剤などの治療を行った際に体内に潜んでいたウイルスが再び増殖する「再活性化」を起こすことがあり、そのような治療が必要となる場合には予防的な治療が必要となります。また、肝がんは一般的に肝硬変の状態で発生することが多いのですが、B型肝炎は既感染状態(検査でウイルスは陰性)で慢性肝炎や肝硬変の状態になっていない方でも肝がんが発生するリスクがあると言われています。
C型肝炎では、治療によりウイルスの排除に成功しても、治療前に肝臓の繊維化が進んでいた方は肝がんの発生リスクが残ります。
検査上はウイルスが消えても、定期的な血液検査や超音波検査などでの経過観察が推奨されています。
肝炎ウイルスはそれぞれ感染経路が解明されており、日々の心がけで感染リスクを下げることができます。食事や衛生状態への気配りや、血液や体液への直接的な接触を避けるようにしましょう。検査や治療などについて気になることがある方は早めにご相談ください。

TOP